Per le persone che convivono con il diabete, il fumo rappresenta molto più di una semplice abitudine dannosa: è un importante fattore che contribuisce a complicanze cardiovascolari e a danni metabolici a lungo termine. Smettere di fumare è una delle azioni più efficaci per migliorare la salute e ridurre i rischi. Tuttavia, nella pratica clinica, interrompere il consumo di sigarette in questa popolazione è spesso tutt’altro che semplice.
Le persone con diabete che fumano si trovano ad affrontare una doppia sfida: se da un lato la cessazione porta benefici evidenti, dall’altro può essere accompagnata da aumento di peso, fluttuazioni della glicemia e rilevanti barriere psicologiche. Questi fattori rendono più difficile mantenere l’astinenza e aumentano la probabilità di ricaduta rispetto alla popolazione generale.
Una nuova expert review di CoEHAR, pubblicata sul World Journal of Diabetes, analizza le ragioni per cui la cessazione del fumo nei pazienti diabetici richiede un approccio più mirato e pragmatico, pienamente integrato nella gestione routinaria del diabete, piuttosto che trattato come un aspetto separato.
Un percorso personalizzato per smettere di fumare
Gli autori sottolineano la necessità di superare consigli standardizzati “validi per tutti” e di offrire invece un supporto individualizzato e continuativo nel tempo. Le terapie farmacologiche basate sull’evidenza restano fondamentali, con la vareniclina che emerge come il trattamento con i dati di efficacia più solidi nei fumatori con diabete. Anche la terapia sostitutiva con nicotina e il bupropione possono offrire benefici, sebbene la ricerca specifica in ambito diabetologico sia ancora limitata.
Un punto cruciale evidenziato nella review è che smettere di fumare non rappresenta la fine del percorso, ma l’inizio di una nuova fase che richiede un attento follow-up medico. Un monitoraggio precoce del controllo glicemico, del peso corporeo e della pressione arteriosa è essenziale, poiché i cambiamenti metabolici dopo la cessazione possono richiedere aggiustamenti nella gestione del diabete.
Quando smettere non è subito possibile
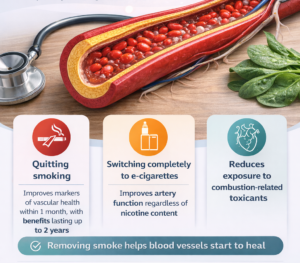
Riconoscendo la frequenza delle ricadute e le difficoltà legate ai ripetuti fallimenti, gli esperti CoEHAR evidenziano anche il possibile ruolo delle strategie di riduzione del danno da tabacco. Per le persone non ancora pronte a smettere o che incontrano ostacoli persistenti nella cessazione, la transizione lontano dalle sigarette combustibili — ad esempio verso sigarette elettroniche, prodotti a tabacco riscaldato o prodotti orali a base di nicotina — potrebbe ridurre significativamente l’esposizione alle sostanze tossiche, favorendo un passaggio graduale lontano dal fumo.
Nuovi strumenti e prospettive future
La review richiama inoltre l’attenzione su supporti emergenti promettenti, tra cui gli agonisti del recettore GLP-1, che potrebbero aiutare ad affrontare problemi legati ad appetito e aumento di peso dopo la cessazione. Vengono citate anche innovazioni digitali come app, wearable e monitoraggio remoto del monossido di carbonio, utili per migliorare l’aderenza e offrire assistenza in tempo reale.
Una risorsa pratica per i professionisti sanitari
Per facilitare l’applicazione clinica delle evidenze, l’articolo include un semplice algoritmo decisionale specificamente pensato per la gestione del fumo nei pazienti con diabete. Questo strumento guida il clinico attraverso nodi cruciali: la motivazione a smettere, le preoccupazioni legate al peso e le opzioni di riduzione del danno quando la cessazione immediata non è raggiungibile.
Questa expert review rafforza un messaggio chiaro: smettere di fumare nel diabete è fondamentale, ma deve essere affrontato con flessibilità, personalizzazione e alternative realistiche, garantendo che nessun paziente venga lasciato senza supporto.
Riferimento bibliografico
Russo C, Walicka M, Cohen G, Bellanca CM, Geraci G, Caponnetto P, Noviello DE, Chianetta R, George J, Sammut R, Franek E, Polosa R.
Addressing the dual challenge: Managing smoking cessation in patients with diabetes.
World Journal of Diabetes 2025; 16(12):105241.
DOI: 10.4239/wjd.v16.i12.105241
Testo completo: https://www.wjgnet.com/1948-9358/full/v16/i12/105241.htm